Примерно к году своей жизни ребёнок начинает делать первые шаги. Поначалу малыш ходит неуклюже и переваливаясь с ноги на ногу, но со временем его походка выравнивается. Однако иногда случается так, что ребёнок, переставляя ножки, опирается на внутреннюю часть стопы. Это может свидетельствовать о первых проявлениях плоско-вальгусной деформации стоп. Данная патология возникает из-за недостаточно развитого связочного аппарата стоп у ребенка, который начинает деформироваться под воздействием тяжести тела.
Это одна из самых распространенных детских патологий опорно-двигательного аппарата.
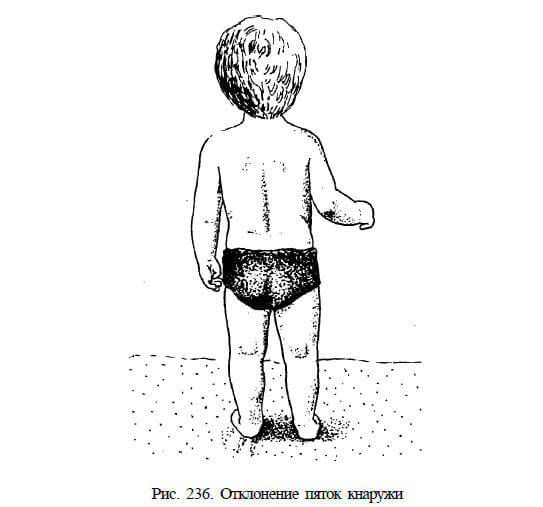
Родителям ни в коем случае нельзя оставлять её без внимания, иначе в скором времени, а именно годам к шести, у ребёнка появится плоскостопие. Болезнь также затрагивает коленные суставы, вследствие чего таз малыша принимает неверное положение и происходит нарушение осанки. Х-образное искривление коленей становится видно невооружённым взглядом. Всё это приводит к сильным болям в ногах у ребенка, косолапости, искривлению оси позвоночника и ног, что в дальнейшем грозит развитием артроза и остеохондроза.
Родители обязаны своевременно обратить внимание на дефекты ходьбы ребенка и показать его врачу.
Из видимых признаков плоско-вальгусной деформации стоп, в первую очередь, отмечается:
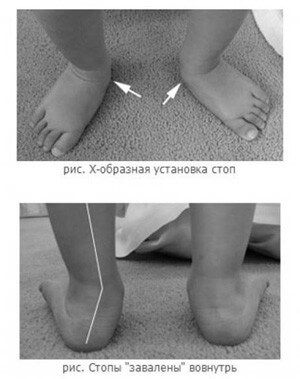
- неуверенная и неуклюжая походка;
- Х-образная форма ступни;
- опор на внутренний край стопы;
- быстрая утомляемость от ходьбы;
- шарканье;
- стаптывание обуви по внутренней стороне подошвы;
- опухание стопы;
- жалобы на боли в ножках или позвоночнике.
Причины возникновения вальгусной деформации стоп ребенка
Наиболее часто встречающаяся причина заболевания – это слабость связочного аппарата стопы и голеностопного сустава , обусловленная наследственностью, ослабленность мышц, внутриутробные нарушения формы и расположения костей стопы. Риск заболевания очень высок у детей, родители которых страдают такой патологией или она отмечалась у них в детстве.
Врождённая деформация стоп определяется врачами уже в первые месяцы жизни ребенка.
Приобретенная вальгусная деформация стопы у детей связана с нарушениями развития опорно-двигательной системы ребенка, которые обычно диагностируются к 10-14 месяцам, когда малыш
начинает делать первые шаги и дефекты стоп особенно видны. Более всего подвержены заболеванию ослабленные дети с мышечной гипотонией. К группе риска можно отнести детей, часто болеющих ОРВИ, бронхитами, пневмониями, а также с избыточной массой тела.
Если связочно-мышечный и костный аппарат стопы ребёнка ослаблены рахитом, то под действием собственного веса ножки ребенка искривляются, и нагрузка на ступню распределяется неравномерно, что также даёт о себе знать деформацией стоп.
Причиной развитие плоско-вальгусной деформации могут стать такие нейромышечные заболевания, как полиомиелит, детский церебральный паралич, полинейропатия, миодистрофия.
Родителям не следует слишком рано ставить ребёнка на ноги, а после того, как малыш научится ходить, необходимо тщательно следить за выбором обуви. Она должна быть правильно подобрана по размеру, хорошо фиксировать стопу и не быть слишком мягкой.
Спровоцировать вальгусную деформацию стопы может травмирование связок, мышц, костей голени и стопы.
Классификация
Существуют следующие виды плоско-вальгусной деформации стопы:
- неправильное исправление косолапости;
- травматическая;
- врождённая;
- рахитическая;
- паралитическая;
- статическая.
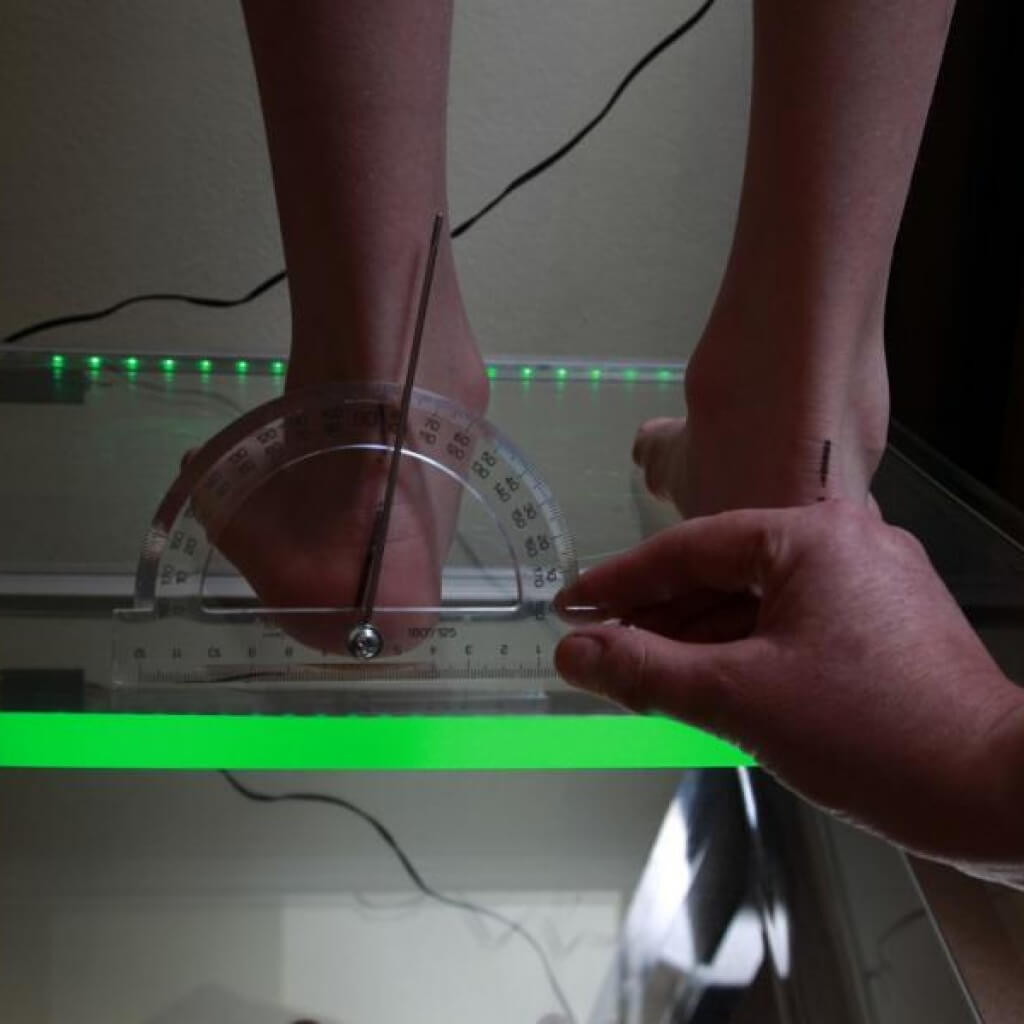
Существует 3 степени тяжести заболевания, которые классифицируются в зависимости от градуса деформации: лёгкая, средняя и тяжёлая.
- Лёгкая степень, легко поддающаяся лечению: градус отклонения колеблется в пределах 10—150 градусов;
отклонения от нормы на 15—200 градусов; - Средняя степень, требующая более продолжительного лечения: угол отклонения от норм варьируется от 20 до 300 градусов;
- Тяжёлая степень, плохо поддающаяся лечению и часто требующая хирургического вмешательства: более 300 градусов.
Следует помнить, что при несвоевременном лечении, лёгкая степень деформации стоп может перерасти в тяжёлую и даже привести к инвалидности.
Лечение
Лечением ступней малыша необходимо заняться при первых же признаках обнаружения патологии. Это повысит шансы полностью избавиться от проблемы. Все свои действия родители в обязательном порядке должны согласовывать с лечащим врачом.
Обязательными условиями любого лечения являются:
- регулярное посещение квалифицированного врача-ортопеда;
- подбор ребенку правильной ортопедической обуви — она должна иметь высокий жёсткий задник (выше пятки на 3-4 см), который будет надёжно держать пятку на оси голени и обеспечивать боковую фиксацию стопы, а также небольшой супинатор и подошву, которая легко гнётся;
- ежедневное проведение специально разработанного комплекса упражнений;
- курс общего массажа с упором на ноги, проходить который следует несколько раз в год.
Не стоит ждать мгновенных результатов. Улучшения появятся не раньше, чем через полгода. Должно уйти время на рост и исправление костей, а также на укрепление мышц.
В любом случае, нужно помнить, что лечение патологии стопы потребует гораздо больше неприятных и сложных действий, чем профилактика заболевания.
Профилактика
Для предупреждения возможности развития патологии в раннем возрасте, следует соблюдать следующие правила:
- не ставить раньше 7—8 месяцев ребёнка на ноги;
- постоянно закаливать малыша;
- делать гимнастику, направленную на укрепление мышц и связок;
- проводить профилактический массаж;
- соблюдать режимы кормления;
- обеспечить малыша полноценным питанием;
- не пренебрегать ежедневными прогулками с ребёнком;
- соблюдать режим сна;
- для профилактики рахита включить в рацион достаточное количество витамина Д;
- ответственно относиться к подбору обуви;
- своевременно посещать педиатра, ортопеда, детского хирурга и массажиста.
